Sembla que va ser ahir i amb aquesta ja he escrit una vintena d’entrades al blog. Als que em llegiu des de València us sonarà el Dr. Manuel Candela, però qui va ser? Per què se’l considera el pare de la tocoginecologia valenciana? I per què el carrer que porta el seu nom és eixe?
Manuel Candela i Pla va néixer a Castelló de la Plana l’any 1847. De molt jove va començar els estudis al Seminari de la seua ciutat. Els va abandonar al tercer curs i va continuar estudiant al Instituto de Enseñanza Secundaria fins obtindre el grau de Batxiller en 1867. Va cursar els tres primers anys de Medicina en la Facultat de València i els tres darrers a la de Madrid on es va doctorar l’any 1873.
Va aconseguir una plaça en la Universitat de Santiago de Compostela per ensenyar «Obstetricia y Patología especial de mujer y de los niños». Poc temps després va poder permutar la seua càtedra amb la que Francisco Armet Moragas ocupava en València. D’aquesta forma, el 29 de juliol de 1882 va prendre possessió a la Universitat de València per impartir «Clínica Tocoginecológica». Junt amb el ja catedràtic Francisco de Paula Campa i Porta, que seria el seu mestre i company, es convertirien en els pioners valencians de les intervencions quirúrgiques d’aquesta especialitat que estava en ple desenvolupament.
El Dr. Candela mantindria la càtedra fins a l’any 1918, poc abans de morir. Per altra banda, i de forma similar a altres universitats, en 1886 la Pediatria es separaria de la Tocoginecologia a la Universitat de València. I aquell any assumiria la càtedra d’aquesta nova especialitat el Dr. Ramón Gómez Ferrer.
El tema obstètric que més li va interessar va ser el part patològic, especialment la placenta prèvia, on va introduir una sèrie de criteris per considerar la cesària com a tractament d’elecció. En 1883 va practicar la primera extirpació ovàrica a València i en 1886 la primera histerectomia en un cas de càncer uterí. Durant tota la seua carrera va continuar millorant aquestes tècniques quirúrgiques de recent aparició.

Però no només va ser un reconegut experimentalista sinó que s’ha de ressaltar el seu entusiasme per la microbiologia. Afortunadament per a les seues pacients, va ser un dels primers a aplicar els descobriments de Lister i Pasteur. També se li ha de reconèixer un paper molt important en l’epidèmia de còlera de 1885. Amb els seus coetanis Vicente Peset i Pablo Colveé, entre molts altres, foren uns grans defensors de la vacuna del Dr. Ferran. En València el laboratori i el centre de vacunacions es va establir a la casa del Dr. Candela, al carrer Pasqual i Genís.
En aquest aspecte és especialment conegut el discurs que va fer aquell mateix any amb motiu de l’aniversari de la fundació del Instituto Médico Valenciano i que finalitzà amb aquestes frases: «Paso, pues, a la ciencia moderna. Paso a la naciente microbiología. Paso a la etiología del porvenir.»
De forma paral·lela va tindre molt en compte la tasca de difusió de la ciència entre la comunitat acadèmica de l’època. El Dr. Candela va fundar la revista El Proceso Ginecológico y pediatra l’any 1884, que seria la primera revista valenciana d’aquestes especialitats i que es va publicar de forma independent fins al 1889. Després es va fusionar amb La Crónica Médica fins a 1894 i posteriorment va tindre una segona etapa entre 1907 i 1919, any en què va morir. Entre els anys 1896 i 1903 s’encarregaria de publicar Anales del Instituto Candela, com a recopilatori de l’activitat duta a terme per aquesta institució.
Fins ara crec que he respost a dues de les preguntes que plantejava a l’inici. Però, per què porta el seu nom la concorreguda avinguda entre els districtes d’Algirós i Camins al Grau de la ciutat de València? Doncs perquè precisament on hui en dia trobem l’actual Hospital Casa de Salut es situava l’institut ginecològic privat que va fundar el Dr. Candela l’any 1892 i que posteriorment passaria a ser gestionat per la Hermandad de Santa Ana.
El Dr. Candela, que també va ser rector de la Universitat de València entre 1901 i 1903, era plenament conscient de l’aparició de les diferents especialitats mèdiques i quirúrgiques i de la necessitat de desenvolupar-les i defendre-les. Amb aquest objectiu va impulsar la formació del primer institut valencià dedicat íntegrament a la tocoginecologia clínica. Però més enllà de l’activitat assistencial també va insistir que al Instituto Ginecológico es generés experiència i coneixement.
Per acabar, m’agradaria destacar el progrés que denota que a l’inici del segle XX Manuel Candela elegira aquesta frase per presidir l’entrada de l’edifici principal de l’hospital: Aseptia chirurgiae decus, que podríem traduir com «La virtut de l'asèpsia en cirurgia».
El nostre sistema immune és molt poderós, molt més del que ens imaginem. Està contínuament treballant per a defensar-nos de la multitud d’agents externs que ens poden atacar. Però de vegades pot acabar atacant-nos i convertir-se en el nostre pitjor enemic.
Si a l’entrada dedicada a la cantant Édith Piaf ja vàrem parlar d’una malaltia crònica autoimmune, hui us parlaré de les conseqüències de l’activació ràpida del nostre sistema de defensa. Primer he de dir que a ambdues situacions participen mecanismes fisiopatològics molt diferents que condicionen el seu curs clínic. Els quadres autoimmunes cursen amb l’activació crònica d’un tipus de cèl·lules i senyals diferents de les que intervenen en els quadres d’al·lèrgia. Aquests últims poden aparèixer de forma crònica, subaguda o aguda.
L’anafilàxia, de la que tracta aquesta entrada, és la presentació més aguda i greu de qualsevol classe d’al·lèrgia. I és que malauradament els serveis d’urgències continuen atenent casos d’aquest tipus, i fins i tot mortals, com el de la nostra protagonista. Vaig conèixer la seua història fa poc, arran de l’estrena del documental «Eterna» que tracta sobre la seua curta vida i la seua obra.
Ana Isabel García Llorente, més coneguda com a Gata Cattana, va ser una artista polifacètica. En la seua breu carrera va revolucionar el rap i la poesia des d’una perspectiva feminista, amb una reflexió i erudició impròpia de la seua joventut. Ana Isabel va nàixer l’11 de març de 1991 a Adamuz, a la província de Còrdova. Des de molt menuda llegia qualsevol cosa que queia a les seues mans i no dubtava a participar en les activitats musicals que s’organitzaven al seu poble. Als divuit anys va començar a estudiar Ciències Polítiques a Granada. Allí va entrar en contacte amb l’ambient musical de la ciutat i va iniciar la seua trajectòria com a poetessa i rapera.
Com diuen les seues amistats, era una artista molt especial, per ser dona en un estil de música molt masculí, però també pels temes que tractava. Igual podia citar Rosa Luxemburg que Ciceró. Barrejava tota classe de referències per a fer una música fascinant i rabiosa, feminista i amb consciència de classe. Si busqueu el seu nom a la xarxa podreu conèixer-la millor del que jo puga explicar ací.
En 2012, amb vint-i-un anys, es va traslladar a Madrid per acabar els seus estudis universitaris amb una beca Sèneca. De forma paral·lela es va anar potenciant el seu vessant artístic i activista. Va completar els estudis en Ciències Polítiques amb un Màster en Política Internacional, però cada vegada estava més dedicada al món musical i va començar a fer concerts de forma professional.
Ana i el seu germà han sigut asmàtics des de ben menuts. També tenia moltes al·lèrgies alimentàries, a algunes fruites i diferents tipus de peix. El 28 de febrer de 2017 va quedar amb uns amics per a dinar, després volia fer un poc d’esport. Abans de començar va notar que alguna cosa no anava bé, li faltava l’aire i estava marejada. Va ser atesa pels serveis sanitaris d’urgència i traslladada a l’hospital Gregorio Marañón. Va faltar el dia 2 de març, als vint-i-cinc anys, per les complicacions del xoc anafilàctic que havia patit tres dies abans, possiblement provocat per la ingesta d’algun derivat del peix.
L’anafilàxia es defineix com una síndrome clínica de potencial risc vital caracteritzat per la seua ràpida instauració i les seues manifestacions a diferents òrgans i sistemes del cos. En aquest procés immunològic intervenen fonamentalment tres elements: l’al·lergen, la Immunoglobulina E (IgE) i les cèl·lules sanguínies (mastòcits i basòfils) que excretaran les substàncies responsables del quadre.
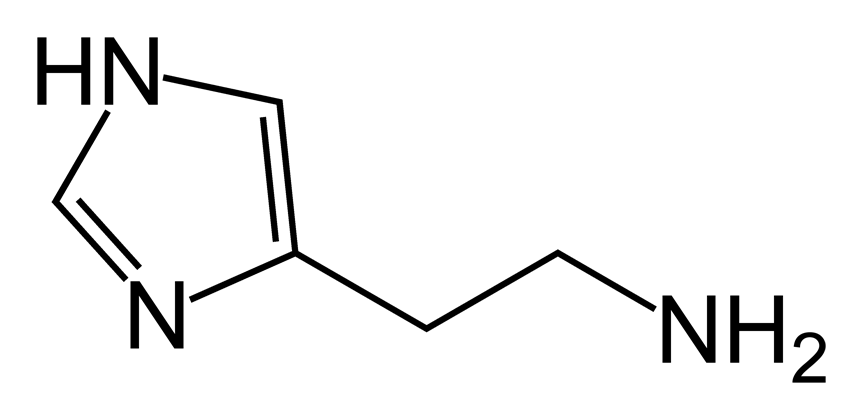
L’al·lergen és la substància que desencadena la reacció al·lèrgica en ser reconeguda per diferents cèl·lules del sistema immune. Aquestes secretaran gran quantitat d’IgE específica, que ja està formada perquè aquesta reacció apareix després d’haver-nos sensibilitzat una primera vegada contra eixe agent o un de similar. La IgE és l’encarregada d’activar els mastòcits i els basòfils perquè alliberen totes les substàncies que tenen al seu interior per lluitar contra l’al·lergen. Entre els diferents mediadors que s’alliberen destaca l’acció de la histamina, la quantitat de la qual és un dels principals factors que es relaciona amb la gravetat del quadre.
Els principals desencadenats d’aquest tipus de quadre són alguns tipus de fàrmacs i d’aliments, seguides de l’exposició al làtex i les picades d’insectes. Menys freqüents són, però també s’han de tindre en compte, els provocats pel fred o l’exercici físic. Les dones som més susceptibles a patir un quadre d’anafilàxia. I augmenta la gravetat en aquells casos en què s’han consumit antiinflamatoris o s’ha fet un esforç físic, ja que són situacions que augment per se l’alliberació d’histamina.
Les manifestacions més freqüents són les cutànies, en forma de picor, enrogiment i inflamació del teixit subcutani, que apareixen en un 90% dels casos. Les manifestacions digestives com les nàusees o la diarrea estan presents en un 30% dels casos. Els segueixen les respiratòries, en un 20%, com la congestió nasal, el broncoespasme o l’edema de laringe, en els casos més greus. Els signes més crítics com la hipotensió, les arrítmies o les convulsions apareixen en un percentatge molt menut dels casos.
Tot i que els casos més greus són afortunadament pocs, mai s’han de subestimar els primers signes i símptomes lleus d’un quadre agut d’al·lèrgia. El principal problema d’aquestes reaccions és la seua ràpida evolució i el seu correcte diagnòstic. El tractament en els primers minuts, principalment amb antihistamínics i, si és necessari, amb adrenalina, és crucial per a evitar les complicacions.
Les persones al·lèrgiques no hem d’alarmar-nos amb aquestes dades. Però és convenient no minimitzar el risc de l’exposició als potencials al·lèrgens i anar amb la major cura possible. Com diu la meua al·lergòloga molt sàviament, una reacció al·lèrgica no és greu fins que ho és.
Vull acabar amb el millor homenatge que se li pot fer a una poetessa, recordant els seus versos: «Desde que Prometeo les mostró el truco del fuego, sometieron nuestro ego desde Atenas a Estambul. / Tú y cuántos como tú contra estas dos titánides. / Corre ve y dile a aquel que no vamos a ser tan dóciles».
Heu menjat molts dolços durant les festes? Com ja sabeu, el nostre cos necessita hidrats de carboni per a funcionar, són la nostra principal font d’energia. Però si en consumim de més, estem preparats per a guardar-los al fetge i tornar a reutilitzar-los en cas de necessitat.
Si sabem açò és gràcies a la dona de la qual us parlaré. Gerty Cori forma part del grup de les rara avis que continuem coneixent a poc a poc per haver guanyat el Premi Nobel de Medicina i Fisiologia l’any 1947. La Dra. Cori es convertia així en la tercera dona a aconseguir un Nobel després de Marie Curie i Irène Juliot-Curie, i la primera a rebre’l en aquesta disciplina científica.
Gerty Theresa Radnitz va néixer el 15 d’agost de 1896 a Praga, que en aquell moment formava part de l’Imperi austrohongarès. Va ser la major de tres germanes d’una família d’arrels jueves del cercle d’amics de l’escriptor Franz Kafka. Son pare, Otto Radnitz, químic de professió va desenvolupar un nou i exitós mètode de refinació de sucre i es va convertir en gerent d’una fàbrica de sucre. Les voltes que dona la vida! Mai sabrem si la seua tasca va ser el motiu perquè la seua filla investigués sobre el metabolisme del sucre al cos humà.
Animada per la família i especialment pel seu oncle matern, professor de Pediatria a la Facultat de Medicina, Gerty es va matricular en Medicina a la Universitat Carolina de Praga l’any 1914. Durant els seus estudis va conèixer el que seria el seu marit, company de vida i d’investigació, Carl Ferdinand Cori.
Tot i els problemes ocasionats per la Primera Guerra Mundial, aconseguiren graduar-se i casar-se l’any 1920. Immediatament es varen traslladar a Viena, on Gerty es va dedicar a la pediatria i Carl a la medicina interna. Alhora intentaven fer recerca a l’Institut Farmacològic de la Universitat de Viena. Dos anys més tard Carl va rebre una oferta per treballar al Roswell Park Memorial Institute a Buffalo, a l’estat de Nova York. Sis mesos després es va poder traslladar Gerty, en un primer moment com a assistent d’anatomia patològica i posteriorment com a investigadora.
Pocs anys després, en 1931, es mudaren de nou, aquesta volta a Sant Lluís, Missouri, on Carl treballava com a investigador a l'Escola de Medicina de la Universitat de Washington i Gerty com a investigadora associada. Les seues investigacions estaven relacionades amb el metabolisme dels carbohidrats i a ambdós els devem les bases d’una nova branca de la bioquímica, l’enzimologia. L’any 1936, el mateix en què neix Thomas, l’únic fill de la parella, descriuen la glucosa-1-fosfat, un nou compost químic que posteriorment s’anomenaria èster de Cori. Anys després Gerty Cori, 1943 fou nomenada professora de bioquímica de la Universitat Washington de Saint Louis.
El laboratori dels Cori es va convertir en l’epicentre de la bioquímica experimental dels anys 1940 i 1950. També en lloc de formació i refugi de més d’una cinquantena d’investigadors sense cap mena de discriminació per raons de sexe, nacionalitat ni religió. Entre els seus deixebles podem trobar sis Premis Nobel (ara sí, tots homes): Severo Ochoa, Arthur Kornberg, Luis F. Leloir, Christian de Duve, Earl W. Sutherland i Edwin G. Krebs

El merescut premi Nobel en Medicina i Fisiologia va arribar l’any 1947. Gerty el va compartir amb el seu marit Carl per «la seua recerca sobre la conversió catalítica del glucogen», i amb el fisiòleg argentí Bernardo Alberto Houssay pel «descobriment del paper que juga l'hormona del lòbul anterior de la hipòfisi en el metabolisme del sucre».
El cicle del glucogen descobert pels Cori, conegut com a cicle de Cori, defineix la importància d’aquest polisacàrid de reserva que permet emmagatzemar la glucosa en les cèl·lules animals (d’una forma similar al midó en les vegetals). Amb les seues investigacions establiren la connexió entre el metabolisme de la glucosa al múscul i el del glucogen al fetge. Aquest flux entre òrgans de glucosa descriu com el lactat és transportat del múscul al fetge on es sintetitza glucosa que torna al múscul o s’emmagatzema en forma de glucogen fins que es necessita.
Aquests treballs són de vital importància per a entendre i tractar malalties com la diabetis. Però posteriorment Gerty Cori va anar més enllà en el camp de l’enzimologia i va ser la primera a descriure diferents malalties congènites relacionades amb la deficiència d’enzims específics del metabolisme del glucogen.
Poques setmanes abans de saber que havien guanyat el Nobel, Gerty va rebre una altra notícia. Va ser diagnosticada d’una anèmia incurable secundària a mielofibrosis per la qual aniria perdent progressivament les cèl·lules mare de la seua medul·la òssia. Tot i això, assistiren a la cerimònia i ho celebraren com tocava, a més de repartir bona part del premi en metàl·lic amb els seus col·laboradors més directes.
Gerty va continuar investigant, donant classe i descobrint noves troballes essencials per a la bioquímica moderna. A l’estiu de 1957 va publicar l’últim article, una revisió sobre malalties congènites del metabolisme del glucogen. Va morir acompanyada per Carl als 61 anys, el 26 d’octubre de 1957, just trenta-quatre anys després del naixement del químic lleidatà Joan Oró.
El seu llegat continua sent recordat i guardonat amb diferents premis i reconeixements públics. Sempre em fa especial il·lusió assabentar-me que a algú li han dedicat un cràter a la lluna. Menjaré un dolcet per celebrar-ho.
La meua ment ha fet de nou una de les seues associacions a priori impossibles. Des del moment en què he pensat en aquesta frase de la meua idolatrada Mercè Rodoreda ja no podia trobar un títol millor i ara provaré d’explicar-vos la connexió.
La història de la medicina està plena de descobriments que en un primer moment no semblaven importants, però que a hores d’ara no podem entendre com se les apanyaven sense ells. Un d’aquests pioners va ser Joseph Lister, al que posteriorment anomenarien el pare dels antisèptics. Aquest cirurgià britànic va néixer en el si d’una família quàquera d’Essex el 5 d’abril de 1827, huitanta-un anys abans que l’actriu Bette Davies.
Son pare, que es dedicava al comerç del vi, va entrar a formar part de la Royal Society of London com a físic i un dels precursors del microscopi acromàtic modern. Tot i la influència científica en la família, el jove Joseph va preferir cursar diferents estudis d’art en el University College of London. Posteriorment, va ingressar en la facultat de ciències mèdiques on es va graduar en medicina l’any 1852. Interessat en l’àrea quirúrgica va continuar la seua preparació a l'Universtity College Hospital i poc després es va convertir en membre del Royal College of Surgeons.
La seua tasca investigadora es va centrar en el procés inflamatori i la curació de les ferides que tan fàcilment poden infectar-se, ambdós processos molt desconeguts en aquell moment. En una època en què la cirurgia havia començat a avançar gràcies als procediments anestèsics, el principal problema eren les infeccions postquirúrgiques i la septicèmia. Ni en la població general existien les que actualment considerem mínimes mesures d’higiene, així que imagineu-vos què podia passar dins un quiròfan on el cirurgià operava amb la mateixa roba del carrer o s’utilitzava la mateixa sonda per drenar abscessos de diferents pacients.
Açò venia provocat per la teoria miasmàtica regnant, anterior al coneixement de l’origen microbiològic de les infeccions. Per tant, el procediment habitual per evitar les infeccions consistia a ventilar les sales de l’hospital per tal d’expulsar els miasmes, aquest «mal aire» que es creia que emanava de les ferides infectades i contagiava altres pacients. Però està clar que els mètodes emprats no donaven resultat i inclús els cirurgians més agosarats només estaven disposats a intervindre en situacions de vida o mort per l’alt risc de complicacions infeccioses.
En aquest context, el Dr. Lister es va adonar que els pacients amb fractures tancades desenvolupaven una infecció en molt poques ocasions, mentre que aquells amb fractures obertes quasi sempre patien complicacions per aquest motiu. Així va començar a sospitar que la causa no estava dins la ferida sinó en l’aire que estava en contacte amb la nafra i que provocava la coneguda gangrena.
Prompte es va assabentar de les investigacions del francès Louis Pasteur que va revolucionar la microbiologia amb els seus experiments que demostraven la teoria microbiana de les infeccions. Amb aquests descobriments, Lister va proposar l’ús d’una barrera antisèptica entre l’àrea quirúrgica a tractar i l’aire podria protegir la ferida dels microorganismes presents a l’aire, a l’instrumental o a les mans del cirurgià.
Seguint la idea de trobar una substància que es poguera aplicar sobre els teixits humans sense causar-los cap dany, però inhibint la síntesi dels microbis, va trobar l’àcid carbòlic, hui anomenat fenol. Aquest producte, que fins aleshores s’utilitzava per evitar la putrefacció de la fusta dels vaixells o pel tractament d’aigües residuals, va tindre per primera vegada èxit l’any 1865 en el tractament d’una ferida oberta d’un nen atropellat per un carro.
El Dr. Lister va continuar emprant aquest àcid en la seua pràctica clínica. Poc temps després va formular un protocol per esterilitzar l’instrumental quirúrgic, les mans dels cirurgians, les ferides i, fins i tot, els quiròfans amb un pulveritzador, que es va publicar a la revista The Lancet en setembre de 1967.
Segons els registres del mateix Lister, els casos d’infeccions postquirúrgiques disminuïren d’un 50% a un 15%. Tot i les crítiques i burles inicials per part de la comunitat científica als seus protocols, és indubtable que aquesta forma de procedir va suposar un abans i un després, no només en l’acte quirúrgic, sinó en la pràctica de qualsevol activitat sanitària. Ara ens sembla inconcebible fer qualsevol procediment sense la correcta higiene i asèpsia, sempre que les circumstàncies ho facen possible.

Joseph Lister va morir el 10 de febrer de 1912, als huitanta-quatre anys, setanta-dos anys abans del naixement d’una persona a qui estime molt.
A ell li devem la màxima que els bactèris no han d’entrar mai en contacte amb una ferida, però escrivint aquesta entrada he descobert que també li hem d’agrair el desenvolupament de les sutures quirúrgiques tipus «catgut». Curiosament, res té a veure amb la coneguda marca d’antisèptic bucal que segur us ve al cap cada vegada que llegiu el seu nom.
Ara que venen les festes feu el favor d’enrecordar-vos del Dr. Lister i llaveu-vos les mans amb sabó abans de preparar els aperitius.
Segur que si vos pregunte noms de metges valencians il·lustres podeu contestar-ne algun, fins i tot de fa molts segles com Lluís Alcanyís o Jaume Roig. I noms de metgesses? Això ja és més complicat. Elles no ixen als llibres ni els seus noms estan al hall de la Facultat de Medicina.
Però metgesses sense títol n’hi ha hagut sempre. Des de l’antiguitat es coneix el paper de les dones com a llevadores, metzineres i curanderes. A diferents entorns eren les principals proveïdores de salut. Elles eren les encarregades d’aplicar els seus coneixements mitjançant remeis físics i químics estrets de les plantes per a tractar tota mena de feridures. Però això de tindre un reconeixement social o títol oficial de Medicina, ai, això ja era una altra cosa. Estem parlant de tindre poder. De fet, la cacera de bruixes arreu d’Europa i Nord-amèrica està relacionada amb aquesta situació, però això seria un altre tema que donaria per a molt més que una entrada d’aquest blog.
A l’estat espanyol les dones no varen poder cursar estudis superiors fins a la segona meitat del segle XIX, coincidint amb la Primera República. Això sí, havien de fer-ho amb una autorització oficial per a cada cas. A València sabem que entre els anys 1874 i 1889 varen iniciar estudis universitaris set dones, sis en la carrera de Medicina i una en la de Ciències.

Ara centrem-nos en la nostra protagonista. Manuela Solís i Claràs és coneguda, tot i que no massa, per ser una d’eixes primeres llicenciades en Medicina a la Universitat de València. Quan la facultat estava encara al carrer Hospital, al centre de la ciutat. Manuela va néixer a València el 27 de juny de 1862. Filla de Manuela Claràs i Prudencio Solís, professor de l’Escola Normal de la Província de València i ferm defensor de les reformes escolars de l’època. Segurament això va propiciar que a la família cursaren estudis de Medicina tant León, el fill major, com Manuela, la menuda.
Després de cursar el batxillerat a l’Institut Lluís Vives de València amb unes notes excel·lents, Manuela es va matricular al primer curs de Medicina a la Universitat de València el curs 1882-83. Va compartir curs amb Concepción Aleixandre Ballester i poc després se’ls afegiria Trinidad Sánchez Fernández. El fet era tan extraordinari que fins i tot els diaris de l’època com La Unión Democrática, El Liberal o El Magisterio Español es feien ressò del fet que «Dos señoritas asisten este año a la escuela de Medicina de Valencia».
La futura Dra. Solís va obtindre la llicenciatura en Medicina i Cirurgia l’any 1889. Posteriorment, es va desplaçar a Madrid per treballar a l’Instituto Rubio del Hospital Universitario de la Princesa on va completar la seua formació en ginecologia. Poc temps després treballaria una temporada a la Clínica de Parts de la Facultat de Medicina de París on va poder aprendre les noves tècniques de parts instrumentats o el funcionament de les primeres les incubadores.
En tornar a Madrid va compaginar la tasca assistencial en la seua consulta privada amb l’assistència en diferents centres de beneficència. L’any 1905 va aconseguir el grau de doctora amb la seua tesi titulada «El cordón umbilical», sobre l’anatomia, fisiologia i disfuncions d’aquesta estructura imprescindible durant l’embaràs. De la integració de la seua experiència professional i acadèmica, l’any 1907 va publicar el llibre Higiene del embarazo y de la primera infancia, prologat per Santiago Ramón y Cajal. La intenció del text era divulgar entre la població general, òbviament femenina, les principals cures i consells higiènics durant l’embaràs i els primers mesos de vida dels nadons.
Manuela Solís i Claràs va tornar a la ciutat de València junt amb el seu marit, el Dr. Reyes Romero. Va continuar exercint la medicina fins l’any 1910, quan va morir als quaranta-huit anys. El mateix any en què es va establir la llibertat d’inscripció per a les dones a totes les universitats espanyoles.
Actualment vàries iniciatives volen recordar la seua figura. Des de 2016 dona nom al que fora l’Hospital Militar de Quart de Poblet-Mislata, ara convertit en hospital de llarga estada. Un any després va rebre el seu nom un carrer del barri de la Font de Sant Lluís de la ciutat de València.
Per acabar vull fer-vos una pregunta perquè reflexioneu. Penseu que és casualitat que les doctores Solís i Claràs. Aleixandre Ballester, Castells i Ballespí, Aleu i Riera o Medina Verdeja es dedicaren a la ginecologia o la pediatria? Per què les primeres metgesses es concentren en aquelles especialitats dedicades a la cura dels infants i de les dones? I és que fer investigació i divulgació amb perspectiva de gènere no va només d’afegir noms femenins als llistats. Va de fer-se les preguntes d’una manera diferent i d’analitzar la realitat des del punt de vista de l’altra meitat de la població que ha estat invisibilitzada a l’espai públic i acadèmic fins fa ben poc. Això és el que intente també des d’aquest espai, per elles, per Manuela, per tantes, per totes.